- 45 jours : Nage en battement de pied, Vélo, petit développement.
- 3 mois : Course en terrain plat.
- 4 mois : Course en terrain accidenté.
- 6 mois : Sauts, Torsion
- 9 mois : Reprise compétition, Reprise sport de pivot.
Ligamentoplastie du ligament croisé antérieur
Ligamentoplastie du ligament croisé antérieur
La rupture du ligament croisé antérieur est une pathologie fréquente. Il est réalisé environ 45 000 ligamentoplasties par an en France.
Anatomie
Le ligament croisé antérieur ou LCA est l’un des 4 principaux ligaments du genou avec le ligament croisé postérieur (LCP), le ligament collatéral latéral (LCL) et le ligament collatéral médial. Il est situé au niveau de l’échancrure inter-condylienne et relie le fémur au tibia.
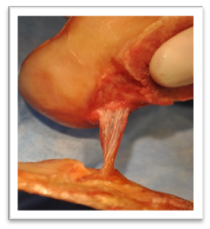
Il a pour rôle le contrôle de la translation antérieur du tibia par rapport au fémur et contrôle également la rotation interne du tibia par rapport au fémur. Sa rupture est rarement symptomatique dans la vie quotidienne mais elle se manifeste pendant la pratique sportive notamment les sport pivot comme le foot et le ski.
Mécanisme de la rupture
La rupture du LCA fait suite à un traumatisme en torsion du genou ou plus rarement en hyper-extension. Ce traumatisme survient le plus souvent pendant le pratique sportive (Foot, Ski).

Diagnostic
Clinique
Un examen clinque par un chirurgien est indispensable pour faire le diagnostic de lésion de LCA mais également pour faire le diagnostic de lésions associées comme les ligaments collatéraux
Imagerie
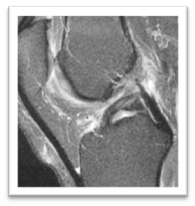
Il est également nécessaire de compléter le bilan par une IRM et parfois des radiographies du genou. Nous réalisons également des examens dynamiques du genou pour quantifier la laxité ligamentaire
Indications
Une rupture du LCA ne nécessite pas forcement une intervention chirurgicale.
Elle doit être discuter en fonction de l’âge du patient, de sa symptomatologie (Instabilité), la présence de lésions méniscales et du niveau sportif.
La chirurgie ne doit pas être réalisée en urgence. Elle doit être envisagée après un minimum de rééducation. L’objectif étant d’arriver le jour de l’intervention avec un genou non inflammatoire sans amyotrophie du quadriceps.
Techniques
La réparation directe du ligament n’est plus réalisée du fait de résultats médiocres. Le LCA doit être reconstruit pas une greffe tendineuse qui peut être prélevée directement sur le patient (Autogreffe)
Il existe de nombreuses techniques mais seulement deux sont principalement réalisées
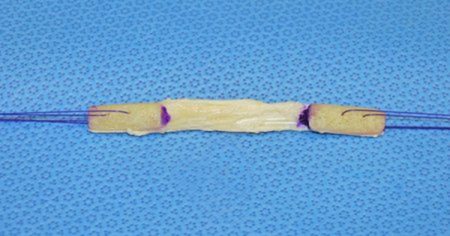
Le transplant par le tendon patellaire
Dans cette technique, le ligament croise antérieur est reconstruit à l’aide d’un transplant prélevé au dépend du tiers central du tendon rotulien.
C’est une technique fiable qui permet une stabilisation du genou efficace sur le long terme.
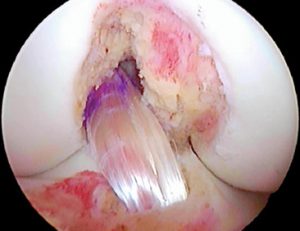
Transplant par ischio jambiers
Il s’agit avec cette technique de prélever deux des tendons ischio-jambiers, le droit interne et le demi tendineux.
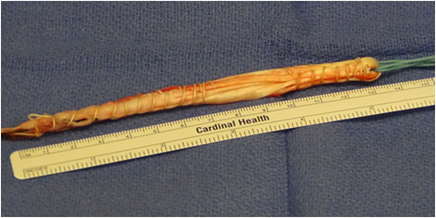
Il existe d’autres techniques qui sont également utilisées (Tendon quadricipital, Allogreffe)
Le choix du transplant est dépendant de nombreux facteurs (Age, profession, sport, ATCD de ligamentoplastie) qui seront discutées avec le chirurgien pour prendre la bonne décisions
Lésions associées
Il peut également exister des lésions associées aux ruptures du ligament croisé notamment méniscales et cartilagineuses
Lésions méniscales
Elles apparaissent soit lors de l’entorse soit dans les suites. Elles sont responsables du pronostique arthrosique du genou. Il est très important de bien les individualisées en pré opératoire et de les réparer si cela est possible.
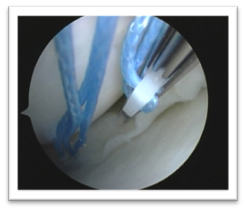
Lésions cartilagineuses
Elles sont beaucoup moins fréquentes que les lésions méniscales. Elles doivent également être individualisées et réparées si cela est possible.
Suites post opératoires
Nous ne mettons plus en place d’immobilisation, l’objectif est une rééducation immédiate. L’utilisation de cannes béquilles est nécessaire dans les premiers jours.
